-
Neurocirurgia
 Neurocirurgia é uma especialidade médica que trata as doenças que afetam o Sistema Nervoso Central (cérebro / crânio e medula espinhal / coluna vertebral) ou o Sistema Nervoso Periférico (nervos).
Neurocirurgia é uma especialidade médica que trata as doenças que afetam o Sistema Nervoso Central (cérebro / crânio e medula espinhal / coluna vertebral) ou o Sistema Nervoso Periférico (nervos).Trata-se de uma das especialidades cirúrgicas mais sofisticadas e engloba avançada tecnologia de imagem e de novas investigações para diagnóstico e tratamento.
Há duas categorias de neurocirurgia.
A neurocirurgia geral que compreende: neuro-oncologia (Tumores do Sistema Nervoso Central), neurocirurgia pediátrica (anomalias congênitas e adquiridas na infância), hidrodinâmica cerebral (Hidrocefalia), neurocirurgia do sistema nervoso periférico, neurocirurgia da coluna (doenças da coluna vertebral e da medula espinhal), neurotraumatologia (traumatismo craniencefálico e trauma raquimedular), neurocirurgia vascular (aneurismas, cavernomas, MAV, hemorragias) e a neurocirurgia funcional (dor, movimentos anormais, epilepsia, transtornos neuropsiquiátricos).
-
Crânio
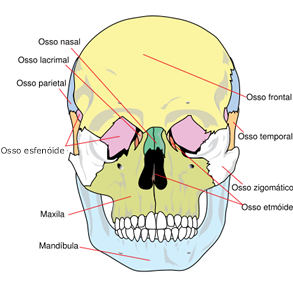 O crânio é o conjunto dos ossos que formam a cabeça, protegendo o cérebro. O crânio humano, além de outros ossos, contém oito peças, as juntas destas peças são chamadas suturas, elas só se unem depois de alcançada a idade adulta e enquanto isso não ocorre, estas peças são ligadas por tecido cartilaginoso. Nos bêbes há um grande espaço entre as peças do crânio e o tecido cartilaginoso que os liga, e é chamada de fontanela.
O crânio é o conjunto dos ossos que formam a cabeça, protegendo o cérebro. O crânio humano, além de outros ossos, contém oito peças, as juntas destas peças são chamadas suturas, elas só se unem depois de alcançada a idade adulta e enquanto isso não ocorre, estas peças são ligadas por tecido cartilaginoso. Nos bêbes há um grande espaço entre as peças do crânio e o tecido cartilaginoso que os liga, e é chamada de fontanela.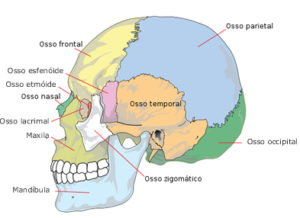 O crânio protege o cérebro humano, que é particularmente complexo e extenso. O cérebro é imovel e representa apenas 2% do peso do corpo, mas, apesar disso, recebe aproximadamente 25% de todo o sangue que é bombeado pelo coração. Se divide em 2 metades, o hemisfério esquerdo e o hemisfério direito.
O crânio protege o cérebro humano, que é particularmente complexo e extenso. O cérebro é imovel e representa apenas 2% do peso do corpo, mas, apesar disso, recebe aproximadamente 25% de todo o sangue que é bombeado pelo coração. Se divide em 2 metades, o hemisfério esquerdo e o hemisfério direito.
O seu aspecto se assemelha ao miolo de uma noz. É um conjunto distribuído de milhares de milhões de células que se estende por uma área de mais de 1 metro quadrado dentro do qual conseguimos diferenciar certas estruturas correspondendo às chamadas áreas funcionais, que podem cada uma abranger até um décimo dessa área.Traumatismo Craniano
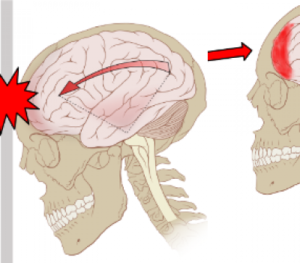
O traumatismo craniano é um tipo de concusão ou ainda lesão na cabeça, pode ocorrer imediatamente ou se desenvolver lentamente no decorrer de várias horas, podendo ainda consituir-se num traumatismo cranioencefálico.
A maior parte das lesões cranianas são de menor importância pois o crânio propicia uma considerável proteção ao cérebro contra lesões. A maioria das lesões na cabeça é considerada leve, mas pode ser um problema grave.
As causas mais comuns das lesões na cabeça incluem os acidentes de trânsito, acidentes de trabalho, quedas, violência física e acidentes em casa.
Se uma criança começa a brincar ou a correr imediatamente após um golpe na cabeça, é provável que não haja uma lesão grave. No entanto, ainda assim, deve-se observar atentamente a criança no dia seguinte, pois algumas vezes os sintomas de uma lesão podem ser retardados.
Mesmo que o crânio não esteja fraturado, o cérebro pode bater contra a parte interna do crânio e ser danificado. Se houver sangramento dentro do crânio, poderão surgir complicações posteriores. Desta forma deve-se sempre procurar um médico.
As consequências podem variar, desde uma recuperação completa até morte.
O traumatismo cranioencefálico é uma constante no mundo de hoje, mundo esse cada vez mais industrializado e motorizado.
Como não bastasse, grande parte dos acidentados estão no ápice da atividade vital, sendo que dentre os homens abaixo de 35 anos, a maior causa de morte é o acidente de trânsito dos quais 70% envolvem traumatismo craniano e medular.
Consequências
As consequências finais de um traumatismo craniano podem ir desde a recuperação completa até à morte. O tipo e a gravidade das incapacidades dependerão do local e da extensão do cérebro lesionado. Muitas das funções cerebrais podem ser efectuadas em mais de uma área e, às vezes, as áreas que não sofreram danos assumem as funções que outras perderam devido à lesão que afectou uma área determinada, o que permite uma recuperação parcial. No entanto, à medida que a pessoa envelhece, o cérebro perde faculdades para passar funções de uma área para outra. Nas crianças, por exemplo, as faculdades da linguagem são regidas por várias partes do cérebro, mas nos adultos estão centradas num só ponto. Se as áreas da linguagem do hemisfério esquerdo ficarem gravemente afectadas antes dos 8 anos, o hemisfério direito pode assumir a função da linguagem praticamente com normalidade. Mas na idade adulta é mais provável que as lesões destas áreas ocasionem um déficit permanente.Um estado vegetativo crónico ou persistente (a consequência mais grave de um traumatismo craniano, não mortal) caracteriza-se por um estado prolongado de inconsciência total que se acompanha de ciclos quase normais de vigília e de sono. Esta situação é o resultado da destruição das partes superiores do cérebro que controlam as funções mentais sofisticadas, mas, em contrapartida, estão preservadas as actividades do tálamo e do tronco cerebral, as quais controlam os ciclos do sono, a temperatura corporal, a respiração e a frequência cardíaca. Se o estado vegetativo persistir durante mais alguns meses, é improvável que se chegue a recuperar a consciência. No entanto, uma pessoa que receba assistência por parte de pessoal sanitário experimentado pode viver muitos anos nesta situação.
-
AVC – Acidente Vascular Cerebral
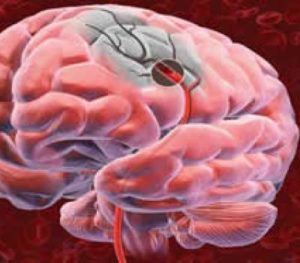 O acidente vascular cerebral (AVC), ou acidente vascular encefálico (AVE), vulgarmente chamado de derrame cerebral, é caracterizado pela perda rápida de função neurológica, decorrente do entupimento ou rompimento de vasos sanguíneos cerebrais. É uma doença de início súbito, que pode ocorrer por dois motivos: isquemia (falta de suprimento sanguíneo para um tecido orgânico) ou hemorragia.
O acidente vascular cerebral (AVC), ou acidente vascular encefálico (AVE), vulgarmente chamado de derrame cerebral, é caracterizado pela perda rápida de função neurológica, decorrente do entupimento ou rompimento de vasos sanguíneos cerebrais. É uma doença de início súbito, que pode ocorrer por dois motivos: isquemia (falta de suprimento sanguíneo para um tecido orgânico) ou hemorragia.AVC Isquêmico: Ocorre devido à falta de irrigação sanguínea num determinado território cerebral, causando morte de tecido cerebral.
AIT ou ataque isquêmico transitório:clinicamente, corresponde a uma isquemia passageira que não chega a constituir uma lesão neurológica definitiva e não deixa sequela. É um episódio súbito de deficit sanguíneo em uma região do cérebro com manifestações neurológicas, que se recuperam em minutos ou em até 24 horas. Constitui um fator de risco muito importante, visto que, uma elevada porcentagem dos pacientes com AIT apresentam um AVC nos dias subsequentes.
O AVC hemorrágico é menos comum, mas não menos grave, e ocorre pela ruptura de um vaso sanguíneo intracraniano, levando à formação de um coágulo que afeta determinada função cerebral.
-
Coluna
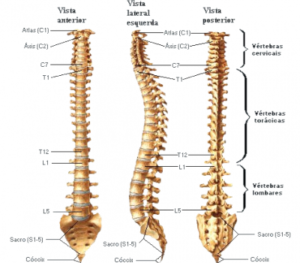 A coluna é formada pela sobreposição das vértebras do atlas até o cóccix.
A coluna é formada pela sobreposição das vértebras do atlas até o cóccix.É dividida em quatro porções que, seguindo de cima para baixo, são:
1- a coluna cervical constituída pelas sete vértebras cervicais (C1 a C7);
2- a coluna dorsal ou torácica constituída pelas doze vértebras dorsais (T1 a T12);
3- a coluna lombar constituída por cinco vértebras lombares (L1 a L5);
4- a coluna sacro-coccígea formada pelo sacro, com cinco vértebras soldadas e pelo cóccix, por quatro ou cinco vértebras soldadas entre si (S1 a S5).
O comprimento da coluna é em média 75cm.
Curvaturas
A coluna apresenta dois tipos de curvaturas:1- ântero-posteriores ou sagitais: são 4 (curvatura cervical, convexa para diante; curvatura dorsal ou torácica, côncava para diante; curvatura lombar, convexa para diante; e curvatura sacro-coccígea, côncava para diante)
2- laterais: menos pronunciadas e muito variáveis, são normalmente três: curvatura cervical, convexa para a esquerda; curvatura dorsal, convexa para a direita; e curvatura lombar, convexa para a esquerda.
-
Artrodese
 • Uma artrodese é uma cirurgia que fixa vértebras vizinhas com uma ponte de osso, mantendo-as alinhadas, estáveis e fortes. Com essa fusão óssea, há o bloqueio definitivo de uma articulação. Portanto, uma articulação rígido-dolorosa em má posição é convertida numa articulação rígido-indolor em boa posição. É um benefício modesto mas essencialmente útil. A dor espinhal é originada em segmentos da coluna onde exista instabilidade, degeneração dos discos ou articulações, ou irritação de nervos, e a eliminação dos movimentos nestes segmentos possa trazer melhora dos sintomas. Uma artrodese pode ser recomendada em casos de espondilolistese, discopatias dolorosas ou hérnia discal recidivante, bem como em casos de trauma e tumores. Na maioria das artrodeses é feita colocação de materiais de fixação, como parafusos de titânio ou espaçadores, para aumentar os índices de sucesso da fusão óssea. Embora a artrodese limite a mobilidade da coluna, a maioria dos pacientes consegue realizar todos os movimentos necessários no dia a dia. Hoje em dia, pode-se utilizar em alguns casos uma técnica de artroplastia, uma cirurgia que apresenta a vantagem de preservar os movimentos da coluna.
• Uma artrodese é uma cirurgia que fixa vértebras vizinhas com uma ponte de osso, mantendo-as alinhadas, estáveis e fortes. Com essa fusão óssea, há o bloqueio definitivo de uma articulação. Portanto, uma articulação rígido-dolorosa em má posição é convertida numa articulação rígido-indolor em boa posição. É um benefício modesto mas essencialmente útil. A dor espinhal é originada em segmentos da coluna onde exista instabilidade, degeneração dos discos ou articulações, ou irritação de nervos, e a eliminação dos movimentos nestes segmentos possa trazer melhora dos sintomas. Uma artrodese pode ser recomendada em casos de espondilolistese, discopatias dolorosas ou hérnia discal recidivante, bem como em casos de trauma e tumores. Na maioria das artrodeses é feita colocação de materiais de fixação, como parafusos de titânio ou espaçadores, para aumentar os índices de sucesso da fusão óssea. Embora a artrodese limite a mobilidade da coluna, a maioria dos pacientes consegue realizar todos os movimentos necessários no dia a dia. Hoje em dia, pode-se utilizar em alguns casos uma técnica de artroplastia, uma cirurgia que apresenta a vantagem de preservar os movimentos da coluna.• Fixação dinâmica
Na fixação dinâmica são implantados dispositivos para aliviar as cargas sobre segmentos desgastados da região lombar. A indicação do tipo específico de cirurgia dependerá do caso de cada paciente, sendo julgados vários fatores para se tomar essa decisão. O procedimento cirúrgico mais comum é a microcirurgia para hérnia discal, em que é feita apenas a retirada da hérnia, através de incisões muito pequenas nas costas, usando aparelhagem de vídeo, com a microcirurgia videoendoscópica e recuperação pós-operatória muito rápida.
Neste tipo de fixação, o implante tem o objetivo de normalizar o funcionamento mecânico da coluna, eliminando os sintomas sem comprometer o movimento.• Fixação dinâmica Pedicular
São utlizados alguns tipos de fixadores dinâmicos que se ligam à coluna lombar através de parafusos de titânio. Estes parafusos são conectados a hastes não rígidas, que, dependendo do modelo do fixador, são feitos de material plástico flexível ou de material metálico articulado. A flexibilidade da montagem permite um grau limitado de movimento, que protege o disco e as articulações de excessos de carga mecânica, sem retirar a movimentação.
Estes dispositivos podem ser usados em casos de reoperações de hérnias discais, dor nas costas por degeneração discal, ou mesmo junto com a fixação rígida das artrodeses, em casos bem selecionados.• Fixação dinâmica Inter-espinhosa
Nesta cirurgia, os fixadores dinâmicos utilizados são encaixados entre as partes de trás de duas vértebras vizinhas, chamadas processos espinhosos. Estes dispositivos são de colocação muito simples e segura, minimamente invasivo, e de baixíssimo risco. Como os dispositivos de fixação pedicular, eles também limitam a movimentação dos segmentos desgastados, evitando sobrecarga dos discos e articulações, porém, sua utilização é ainda mais restrita, podendo ser usados em casos bem selecionados de dor dor nas costas por degeneração discal, alguns casos de estenose de canal, ou reoperações de hérnias discais. -
Fraturas – Traumatismos raquimedulares
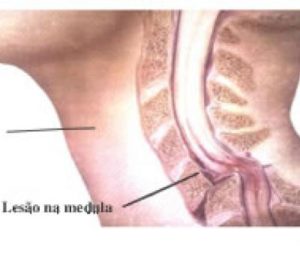
- Traumatismos raquimedulares (envolvem a coluna vertebral e a medula) são lesões da medula espinhal que provocam alterações, temporárias ou permanentes, na função motora, sensibilidade ou função autonômica.
- A principal causa dessas lesões decorre de acidentes com veículos automotores, além de queda de altura, traumatismos esportivos, mergulho em águas rasas e ferimentos por arma de fogo.
- Quando ocorre lesão medular na região cervical, as sequelas são severas, ocorrendo os casos de paraplegia e tetraplegia ou então óbito.
- Cuidados com vítima de traumatismo
- Toda vítima de qualquer causa citada acima deve ser considerada portadora de fratura da coluna, mesmo que ainda tenham movimento nos membros.
-
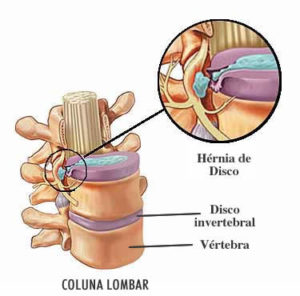
Hérnias de Disco
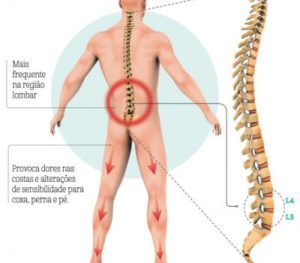
- Aderidos às vértebras estão músculos, tendões e ligamentos. Esses elementos dão suporte à coluna vertebral e dão proteção aos nervos. Entre cada vértebra estão os discos intervertebrais que consistem em estruturas cartilaginosas, que servem como amortecedores do impacto constante que a nossa coluna sofre nas nossas atividades diárias. O rompimento do disco intervertebral faz com que este se projete para fora do seu espaço normal, podendo causar compressão dos nervos espinhais, criando a hérnia de disco.
- Sintomas
- Quando um disco sofre herniação pode ocorrer dor lombar, que geralmente se estende para uma das pernas, associado muitas vezes com uma sensação de dormência que afeta também o pé. Dependendo do tempo e/ou do grau de compressão do nervo pode surgir fraqueza na perna e/ou no pé, e em casos mais intensos, pode ocorrer distúrbios no controle da urina e fezes. A dor é decorrente da pressão e do inchaço sobre o nervo.
- Diagnóstico
- É feito baseado nos sintomas e no exame físico do paciente e confirmado por exames de imagem: Tomografia Computadorizada e/ou Ressonância Magnética.
- Tratamento
- A nossa coluna é formada por pequenos ossos chamados de vértebras.
- Na maioria dos casos ocorre melhora apenas com o tratamento clínico (sem cirurgia), que consiste basicamente em repouso, medicação anti-inflamatória e analgésica e fisioterapia. Nos casos em que o tratamento clínico não é suficiente, quando o paciente já apresenta sinais de fraqueza no músculo, a cirurgia é a única opção. A cirurgia consiste em se retirar o disco que herniou, acabando com a compressão sobre o nervo espinhal. Isso será feito com o auxílio do microscópio.
-
Microcirurgia
 • A microcirurgia permite a realização de cirurgias com o uso de microscópio, recuperando áreas bem complexas. Através dessa técnica é possível reimplantar membros e recuperar movimentos (no caso de uma paralisia), sendo necessária sua realização até 4 horas após o acidente para evitar a degeneração dos tecidos. O nervo dá uma resposta lenta. Sua recuperação não depende só da cirurgia: além do problema da atrofia muscular, quanto mais jovem o paciente, maiores as chances. O problema médico é a necessidade de usar drogas fortíssimas contra a rejeição. Em transplantes cardíacos recorre-se a elas porque são a única chance de sobrevivência. Mas ninguém arriscaria a vida por um pé.
• A microcirurgia permite a realização de cirurgias com o uso de microscópio, recuperando áreas bem complexas. Através dessa técnica é possível reimplantar membros e recuperar movimentos (no caso de uma paralisia), sendo necessária sua realização até 4 horas após o acidente para evitar a degeneração dos tecidos. O nervo dá uma resposta lenta. Sua recuperação não depende só da cirurgia: além do problema da atrofia muscular, quanto mais jovem o paciente, maiores as chances. O problema médico é a necessidade de usar drogas fortíssimas contra a rejeição. Em transplantes cardíacos recorre-se a elas porque são a única chance de sobrevivência. Mas ninguém arriscaria a vida por um pé.
• A técnica microcirúrgica reconstrutiva requer investimentos altos pois é primordial o uso de tecnologia avançada e modernos equipamentos.• O Dr. Carlos Drummond realiza microcirurgias para ressecção de tumores raquimedulares (tumores que se alojam na coluna).
-
Neurocirurgia funcional
 A especialidade da neurocirurgia funcional é restabelecer a função neurológica do paciente por meio de tratamento cirúrgico.
A especialidade da neurocirurgia funcional é restabelecer a função neurológica do paciente por meio de tratamento cirúrgico.- As patologias tratadas pela equipe de neurocirurgia funcional são:
- Dor:
- Às vezes, a dor crônica atinge níveis tão absurdos que pacientes e médico optam por um bloqueio permanente ou pela destruição dos nervos periféricos, que ocasionam um adormecimento da região afetada ou paralisada. Essas operações consistem em uma intervenção periférica ou em uma operação maior que secciona as raízes sensitivas dos nervos.
- Doença de Parkinson:
A cirurgia é reservada apenas para problemas refratários ao tratamento medicamentoso e visa modular atividade anormal de determinados núcleos profundos cerebrais relacionados ao controle fino do movimento. O procedimento se resume em um pequeno corte na pele e a introdução de um eletrodo para estimulação e modulação de circuitos cerebrais. Os alvos escolhidos na atualidade são o globo pálido interno, o tálamo e o núcleo subtalâmico.
O tálamo é reservado para pacientes onde o tremor é o traço clínico mais importante. Esse procedimento reduz em cerca de 80% o tremor contralteral a cirurgia. Por outro lado, os núcleos subtalâmico e globo pálido interno afetam todos as esferas clínicas da doença como a discinesia induzida por drogas, a rigidez e a bradicinesia. A palidotomia é associada a uma importante melhora nas discinesias induzidas por levodopa, além de reduzir a bradicinesia, rigidez e o tremor. - Biópsia cerebral estereotáxica:
- Procedimento preciso, seguro e de baixo custo que permite biópsias de lesões encefálicas profundas, muitas vezes inacessíveis pelas técnicas neurocirúrgicas convencionais. Esse procedimento é minimamente invasivo propiciando diagnóstico anatomopatológico de tumores profundos, aspiração de cistos, abscessos e hematomas com só um furo e com o paciente acordado.
- Tumores de hipófise:
O tratamento dos tumores de hipófise visam a retirada do tumor, normalização da função endócrina e preservação da hipófise. A maior parte dessas cirurgias pode ser realizada sem corte no rosto, através do acesso transfenoidal, onde se utiliza orientação por radioscopia e técnica microcirúrgica. Os resultados dependem do tamanho e da natureza do tumor.
O pré-operatório e o pós operatório das cirurgias de hipófise devem ser acompanhados por neuroendocrinologista da equipe neurocirúrgica. - Os riscos cirúrgicos são pequenos mas pode ocorrer variações individuais. Todos os procedimentos devem ser avaliados com o médico.
-
Tumor
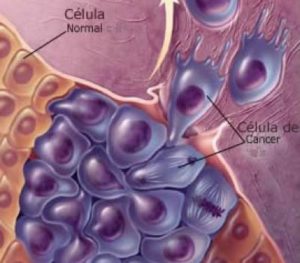
- Tumor é um termo genérico que indica um aumento anormal de uma parte ou da totalidade de um tecido.
- Ao falarmos em tumor é necessário ter em mente que podemos estar nos referindo a uma neoplasia, que pode ser maligna ou benigna. A tumoração pode também ser devido a um acúmulo de líquido formando uma coleção ou ser uma tumoração reativa inflamatória. Não se sabe ao certo a causa destes, entretanto sabe-se que a sua origem se dá numa célula defeituosa que reproduz outras com a mesma deformidade (e estas células defeituosas originadas geram outras defeituosas, e assim por diante, fazendo o tumor crescer). A diferença entre o tumor benigno e maligno é a sua capacidade de gerar metástases pelo corpo, assim como a velocidade do aumento do tecido afetado, podendo medir assim sua “agressividade”. Pode-se dizer que no tumor benigno, as células ficam como que envolvidas por uma membrana que impede que elas se desenvolvam e espalhem tanto; ao contrário do maligno que pode, por exemplo, começar no estômago e espalhar-se por todo o sistema digestório ou qualquer outra parte do corpo em pouco tempo. Os tratamentos existentes hoje são quimioterapia (remédios injetados na veia ou via oral), radioterapia (destruição das células cancerígenas por meio da radiação), cirurgia (retira-se parte ou todo o órgão atingido) e a imunoterapia (o paciente é estimulado artificialmente a produzir anticorpos e citocinas).
-
Tumores raquimedulares
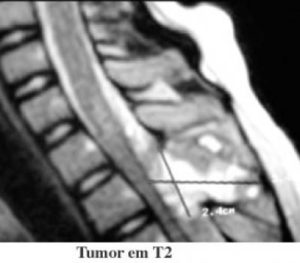 São tumores que se alojam na medula e coluna vertebral.
São tumores que se alojam na medula e coluna vertebral.Nestes casos, utiliza-se a microcirurgia para ressecção do tumor.
-
Tórax
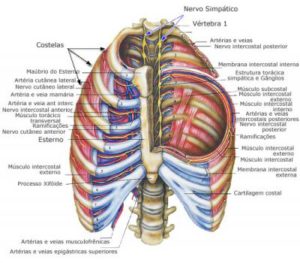
- O tórax se localiza na região superior do tronco, é definido anteriormente pelo osso esterno, lateralmente pelas costelas e posteriormente pela coluna vertebral.
- Os procedimentos realizados tanto na cirurgia de hiperidrose quanto na coluna e adjascências estão relacionados a essa região.
- Dependendo do tipo de acesso, a manipulação necessita precisão e conhecimento.
- O Centro do Suor e o Setor de Neurocirurgia e Coluna está habilitado e equipado para as cirurgias orientadas neste site.
-
Tipos de Anestesias
Anestesia
Somos abordados diariamente com diversas perguntas sobre anestesia.
Muitas tem origem em um passado quando essa especialidade nem existia ou ainda nem era reconhecida. Daí criou-se o mito da insegurança da anestesia em relação à vida.
Falar a verdade sobre a anestesia é estimulante e vibrante, pois prezamos diariamente pela qualidade e segurança nos procedimentos, ajudados pela tecnologia da monitorização e também pela evolução farmacêutica dos medicamentos. Assim, esperamos esclarecer diversos mitos e falar a verdade sobre esta especialidade médica tão nobre, que tanto preza pela sua vida.
O que é Anestesiologia e quem aplica a Anestesia
É a especialidade médica que consiste em estudar e proporcionar ausência de dor e outras sensações desagradáveis ao paciente que necessita realizar procedimentos médicos como cirurgias, exames diagnósticos ou que precisam de tratamento para dor aguda e crônica.
A anestesia no Centro do Suor e Centro da Coluna é aplicada pelo anestesiologista Dr. Edson Sardinha, especialista na área com o reconhecimento do Conselho Federal de Medicina. O Dr. Edson Sardinha é integrante do Conselho de Defesa Profissional da Sociedade de Anestesiologia do Estado de Goiás.O que faz o Anestesiologista
O médico anestesiologista tem papel essencial durante o procedimento cirúrgico pois além da função natural de retirar a sensação de dor para que o ato seja suportável ao ser humano, também pode promover o alívio da ansiedade, angústia e stress diante de exames diagnósticos. Assim, o médico anestesiologista tem a missão de cuidar da vida do paciente. Monitorar o estado geral do paciente, seu nível de consciência, pressão arterial, pulso, respiração, devendo sempre estar atento a qualquer alteração. Em resumo, ele é o responsável por manter as funções vitais do paciente em níveis seguros, sendo profissional preparado para identificar e tratar quaisquer alterações que possam ocorrer. É função do anestesiologista ficar ao seu lado durante todo o procedimento, sendo que sua ausência só se dará quando outro colega anestesiologista substituí-lo.
Tipos de Anestesia
Existem três tipos de anestesia:
- Anestesia local: uso de anestésico local, aplicado somente no local da cirurgia. O anestésico local, muitas vezes pode ter efeitos tóxicos que são sistêmicos. Por isso é importante a presença de um Anestesiologista para monitoração do ritmo cardíaco, pressão arterial e respiração. O cirurgião deve estar concentrado na cirurgia.
- Anestesia regional: quando apenas uma região do corpo é anestesiada. Com anestesia regional o paciente pode ficar dormindo ou acordado, conforme a conveniência. Um exemplo de anestesia regional é a anestesia para cesariana, que pode ser a peridural ou raquidiana.
- Anestesia geral: faz com que o paciente fique totalmente inconsciente durante a cirurgia. Pode ser aplicada por via intramuscular, endovenos ou inalatória.
Tempo de duração da Anestesia
O tempo de duração de uma anestesia deverá ser proporcional ao tempo previsto para a intervenção cirúrgica.
Nas cirurgias com anestesia geral, o avanço tecnológico e farmacêutico permite hoje que o médico anestesista proporcione ao paciente uma anestesia com a mesma duração cirúrgica, tornando possível ao paciente acordar ao final da operação. Nas técnicas regionais, na maior parte das vezes é desejável um efeito residual. Isso quer dizer que a parte do corpo submetida à cirurgia permanece anestesiada por algum tempo após a operação, proporcionando ao paciente ausência de dor por um período mais prolongado.Consulta pré-anestésica
É fundamental que o paciente converse com o anestesiologista antes de se submeter a qualquer anestesia. Essa conversa poderá ser realizada durante a Consulta Pré-anestésica. Essa consulta é realizada em consultório e o anestesiologista examinará o paciente, podendo esclarecer suas dúvidas e prestar informações e orientações sobre a anestesia. Existem muitas fantasias e informações incorretas que poderão ser esclarecidas durante a Consulta Pré-anestésica.
Como o paciente deve se preparar para uma anestesia segura
Realizar a Consulta Pré-anestésica é o primeiro passo. O anestesiologista faz parte de uma equipe que concentra as informações médicas a respeito do paciente. Portanto, durante esta consulta você poderá contar sua história ao anestesiologista: se você fuma, se toma bebidas alcoólicas, se possui problema alérgico, ou se teve alguma experiência desagradável com anestesias anteriores. Saiba que quanto mais informações você der, melhor serão as condições para planejar a anestesia. Isto lhe dará mais segurança e tranquilidade. Não deixe de perguntar quais são os exames de laboratório necessários, horário de internação e jejum.
Não deixe de pedir esclarecimento e orientação sobre o tipo de anestesia a que você será submetido.
Informe ao seu médico anestesiologista se você tem, ou já teve doenças como asma, diabetes, hipertensão, insuficiência cardíaca ou infarto do miocárdio.
Raros são os medicamentos que precisam temporariamente ser suspensos antes da cirurgia. Quem decide isso é o médico anestesiologista.
Se o paciente usa alguma droga ilegal como cocaína, crack, maconha, faz uso de estimulantes ou anabolizantes, ou ainda é portador de doença infecto-contagiosa, ele não deve deixar de falar com o anestesiologista sobre isso. Como médico, ele tem obrigação legal de guardar segredo profissional, não só sobre esse assunto, como sobre qualquer outro.Quanto mais informação você der, melhor!
Com todas as informações a seu respeito, juntos, o anestesiologista e o cirurgião terão melhores condições de realizar seus trabalhos com sucesso.
Escolha do tipo de Anestesia
Quem decide é o anestesiologista, a partir das avaliações clínicas e médicas realizadas no paciente. Ele explicará ao paciente ou a alguém de sua família, o motivo de sua escolha.
Sala de recuperação pós-anestésica
A sala de Recuperação Pós-Anestésica é um setor especial onde a maioria dos pacientes permanece após a anestesia e a cirurgia. O paciente será observado de maneira contínua, permitindo que o mesmo tenha sua pressão arterial, frequência cardíaca, respiração e nível de consciência observados em intervalos regulares.
O tempo que o paciente fica na sala de Recuperação Pós-Anestésica tem por finalidade observar a resposta da anestesia em relação ao tratamento instituído. Desta forma, é traçado um esquema eficaz para o combate a qualquer dor no pós-operatório.Riscos
Novas medicações, equipamentos modernos, muitos anos de estudos e pesquisas reduziram imensamente os acidentes ou complicações de uma anestesia, mas é claro que eles nunca chegam a zero. Há fatores de risco por vezes imponderáveis associados não só à anestesia, como à própria operação, às condições hospitalares e à condição clínica do paciente. Pacientes com doenças não tratadas ou descontroladas podem apresentar maior risco na anestesia.
Mesmo assim, o médico anestesiologista tem como prevenir complicações, desde que tenha conversado e examinado o paciente. O anestesiologista, além do conhecimento e da especialização médica, emprega toda sua perícia e experiência clínica para o sucesso completo da operação a que você está se submetendo.
Para maior segurança dos pacientes, os hospitais modernos contam com equipes e equipamentos próprios para emergência e cuidados críticos, o que reduz ainda mais os riscos de acidentes gravesTeste de alergia à anestesia
Não existe nenhum “teste” de anestesia, a exemplo dos testes utilizados para identificar alergias.
Jejum: por que?
Os alimentos que engolimos, líquidos ou sólidos não entram na traquéia porque dispomos de mecanismos de defesa que fecham sua entrada, fazendo com que se dirijam ao estômago. Durante a anestesia, estes mecanismos de defesa são bloqueados e, na eventualidade de ocorrer vômitos, o alimento poderá entrar nas vias respiratórias e provocar complicações pulmonares muito graves.
Portanto, não coma e nem beba qualquer coisa. O jejum inclui alimentos sólidos e líquidos por, no mínimo, de 6 a 8 horas antes da cirurgia.Lembre-se: a água está incluída no jejum.
Dia da anestesia – o que fazer
Não coma e nem beba qualquer coisa. É para ficar em jejum mesmo!
Remova de sua boca quaisquer peças dentárias móveis como dentaduras e pontes, especialmente as de menor tamanho;
Não use cosméticos ou produtos de beleza;
Não leve para o hospital, muito menos para a sala de operações, qualquer tipo de jóias ou relógios;
Além disso, retire alfinetes, grampos de cabelo, perucas, cílios postiços, lentes de contato, esmalte de unha e outros objetos.
Não mastigue goma de mascar antes da cirurgia porque isso provoca aumento de ar e de sucos gástricos no estômago, que podem causar vômitos depois da operação.
Não fume! Do cigarro é bom largar pelo menos 15 dias antes da operação. Se você for fumante inveterado, pelo menos reduza ao máximo o número de cigarros consumidos diariamente.
Siga corretamente as orientações de seus médicosQuanto custa uma anestesia
Depende bastante da operação, do tempo de trabalho e da complexidade. Mas se você é paciente particular, tudo será discutido, com antecedência, sem surpresas. Se você possui algum convênio, verifique se o anestesiologista é credenciado, se for, serão seguidas as regras e exceções do convênio. Caso não seja, converse como será efetuado o pagamento e como você poderá ser ressarcido pelo convênio.
Procure saber antecipadamente se seu convênio lhe dá direito à consulta pré-anestésica e à cirurgia que você irá se submeter.
Seu médico anestesiologista e seu convênio poderão lhe dar essa informaçãoOrientações pré e pós cirúrgico
Avaliação pré-operatória
Será realizada pelo médico, além das considerações de outros médicos da equipe.
Internações
Devem ser programadas com as secretárias que irão orientar o paciente com todas as informações necessárias como datas e horários. Os agendamentos são todos planejados com antecedência.Pré-anestesia
Consiste numa consulta médica de avaliação clínica e especializada que deve ser efetuada previamente à realização de um ato anestésico. Nesta consulta, o médico anestesiologista entrevista o paciente para se informar sobre suas condições físicas e psicológicas e para conhecer todas as informações de interesse clínico sobre o paciente como, se há doenças pré-existentes, se o paciente é portador de alguma alergia, se fez ou faz uso de medicamentos, obtendo informações sobre o nome e dose diária utilizada deste medicamento, se o paciente já se submeteu anteriormente a alguma cirurgia onde foi necessário a utilização de anestesia e qual a cirurgia (ou procedimento) que este paciente irá realizar e/ou será submetido.
É durante a avaliação e/ou consulta pré-anestesica que o anestesiologista informa o paciente sobre os cuidados que deverão ser tomados antes, durante e depois da realização do procedimento. Essas informações são basicamente o período de jejum pré-operatório, as rotinas da anestesia e as informações gerais sobre a técnica anestésica que será empregada para a realização da cirurgia. Além disso prescreve as medicações que o paciente deverá receber para tornar a entrada no centro cirúrgico menos estressante (a denominada medicação pré-anestésica).
Antes do procedimento cirúrgico, alguns cuidados podem ser importantes para a realização da anestesia de forma segura e eficaz:- Jejum de 8 horas para sólidos e de 4 a 6 horas para líquidos
- Informar o médico anestesiologista sobre remédios regularmente utilizados e também aqueles que provocam reações alérgicas.
- Remover peças dentárias móveis como: dentaduras, pivôs e pontes
- Não utilizar, no dia da cirurgia, cosméticos ou acessórios (brincos, relógios, pulseiras etc.)
- Evitar o consumo de bebidas alcoólicas e o uso de fumo antes da intervenção cirúrgica
Autorização de cirurgia
Os pacientes que sofrerão intervenção cirúrgica são orientados quanto aos procedimentos e riscos. A autorização do paciente é assinada pelo mesmo ou pelo responsável. O documento tem caráter informativo e explicativo e o consentimento autoriza os médicos a realizarem os procedimentos necessários a cada caso.
Nos casos de risco de vida do paciente em estado de emergência, a cirurgia ocorrerá submetida à legislação vigente.Pós-operatório
Conforme o caso, o paciente poderá ficar em recuperação em unidade específica ou em unidade intensiva de tratamento. Qualquer mudança no quadro deve ser comunicado ao médico.
Alta e retirada de pontos
Quando da alta do paciente, o médico irá receitar os medicamentos com as indicações de posologia para que seja medicado em casa. Atestado será fornecido apenas ao paciente. O retorno e retirada de pontos será indicado pelo médico cirurgião. A equipe irá marcar o retorno do paciente que em geral ocorre 30 dias após a alta do mesmo.Quem escolhe o Anestesiologista
Você tem direito de escolher o seu anestesiologista. Normalmente, porém, os médicos trabalham em equipes já formadas, com colegas que estejam habituados a trabalhar diariamente. O dr. Edson Sardinha integra a equipe do Centro do Suor e Centro da Coluna há vários anos, tendo obtido sucesso em todos os procedimentos.
-
Prevenção
Aqui você encontrará conselhos e indicações para se prevenir de possíveis complicações na áreas tratadas de nosso site.
Você vai encontrar links logo abaixo do item de menu “Prevenção”, cada um sobre o assunto específico.
Poderá também nos enviar dúvidas através do “Contato”.